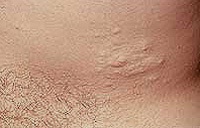
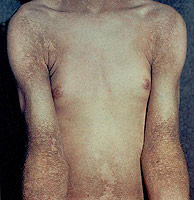
Zijn er een manier beperkingen van mensen met Hunter Syndrome? Dit artikel zal deze vraag beantwoorden.
Inhoud
Eten
 Er is geen wetenschappelijk bewijs dat een specifiek dieet de toestand van mensen met Hunter-syndroom verbetert. Dergelijke manifestaties zoals diarree, helaas, kunnen niet worden gemitigeerd met een dieet voor alle patiënten met Hunter Syndrome. Sommige ouders vinden echter dat een bepaald dieet van hun kind dergelijke manifestaties kan verzwakken als verhoogde slijmvorming, diarree of hyperactiviteit (het kind is extreem gemotiveerd, rusteloos). Het punt hier is hoogstwaarschijnlijk in de individuele kenmerken van het lichaam en de individuele tolerantie van bepaalde producten, en is niet geassocieerd met de manifestaties van het HANTER-syndroom. Er werd echter opgemerkt dat het verminderen van de consumptie van melk, zuivelproducten en suikers, evenals het minimaliseren van voedsel met kunstmatige additieven en kleurstoffen bij sommige patiënten helpt. Dit is ook niet verrassend, omdat de intolerantie van zuivelproducten vrij gebruikelijk is van gezonde mensen, en de consumptie van producten met een grote inhoud van kunstmatige voedseladditieven en kleurstoffen heeft nog niet geprofiteerd.
Er is geen wetenschappelijk bewijs dat een specifiek dieet de toestand van mensen met Hunter-syndroom verbetert. Dergelijke manifestaties zoals diarree, helaas, kunnen niet worden gemitigeerd met een dieet voor alle patiënten met Hunter Syndrome. Sommige ouders vinden echter dat een bepaald dieet van hun kind dergelijke manifestaties kan verzwakken als verhoogde slijmvorming, diarree of hyperactiviteit (het kind is extreem gemotiveerd, rusteloos). Het punt hier is hoogstwaarschijnlijk in de individuele kenmerken van het lichaam en de individuele tolerantie van bepaalde producten, en is niet geassocieerd met de manifestaties van het HANTER-syndroom. Er werd echter opgemerkt dat het verminderen van de consumptie van melk, zuivelproducten en suikers, evenals het minimaliseren van voedsel met kunstmatige additieven en kleurstoffen bij sommige patiënten helpt. Dit is ook niet verrassend, omdat de intolerantie van zuivelproducten vrij gebruikelijk is van gezonde mensen, en de consumptie van producten met een grote inhoud van kunstmatige voedseladditieven en kleurstoffen heeft nog niet geprofiteerd.
Als u eventuele wijzigingen in het dieet van uw kind plannen, raadpleegt u uw arts of voedingsdeskundige om ervoor te zorgen dat het geplande dieet rekening houdt met alle basisbehoeften van het kind. Als de problemen van uw kind snel worden uitgedrukt, kunt u proberen dubieus voedsel één voor één in te voeren om te controleren of dit product echt niet geschikt is voor uw kind.
Het is belangrijk om op te vestigen op dat er geen voeding is die de accumulatie van mucopolysacchariden kan voorkomen. Aldus kan de vermindering van het verbruik van suiker of andere voedingscomponenten hun accumulatie niet verminderen, omdat mucopolysacchariden niet door het organisme van buiten worden geconsumeerd, worden ze door het organisme zelf geproduceerd.
Protiem voedsel
Dit is een methode voor het voeden van kinderen en volwassenen wanneer ze op de gebruikelijke manier geen voedsel kunnen ontvangen. Veel jager-lijdensyndroom in de laatste fase van hun ziekte hebben ernstige neurologische en fysiologische problemen die de gebruikelijke manier niet toestaan. Kauwen en slikken in beslag wordt gegeven aan hen alles is ingewikkelder en moeilijker, de tijd die nodig is voor maaltijden kan onaanvaardbaar worden. Als dit gebeurt, kan de patiënt lijden aan de verstikking of praten, omdat als gevolg van moeite ademhaling, voedsel of vloeistof in de longen kan vallen. Voeden door de probe kan gewichtsverlies voorkomen en de kwaliteit van het leven van de patiënt met Hunter-syndroom en zijn omgeving verbeteren.
Het besluit om over te schakelen naar sonde-voedsel is erg moeilijk en moet alleen worden gedaan na het raadplegen van een kinderarts, genetisch, een gastro-enteroloog en een voedingsdeskundige. Het beheersen van voedselconsumptie, tijd van de aanneming, gewichtsveranderingen, aanvallen van verstikking en afleveringen van longontsteking, zullen experts een conclusie stellen over de haalbaarheid van overgang naar sonde-voedsel.
Onder de proeftijd van voedsel kan voedsel worden verkregen of via een gastronomische buis (MR.) of via de ejunomatische buis (J-buis). Mijnheer buis komt de maag binnen door een chirurgische ontdekking in de buikwand. De speciale typebuis kan worden ingevoegd door middel van een procedure die subcutane endoscopische gastrostomie wordt genoemd. J-buis kan ook chirurgisch door de buikwand worden ingebracht in een deel van een dunne darm, een Cister genoemd. Montage flexibele siliconenkatheter tussen voedselvoeders die hij heeft vastgeklemd om buiklekkage te voorkomen. Eten door een G-buis kan worden uitgevoerd door porties op een bepaalde tijd of langzaam Sambeck, via een druppelaar of het gebruik van een speciale pomp wordt binnen enkele uren geleverd. Elk van deze methoden heeft zijn voor- en nadelen, dus het besluit moet door een arts worden genomen, rekening houdend met het grote aantal factoren. De toevoer van voedsel door de J-buis moet continu zijn, aangezien de integriteit gevoelig is voor druk.
Een gat waardoor de buis wordt ingevoerd, wordt Stoma genoemd. Ze kan lang na de operatie genezen. Vermijd infectie of irritatie van gastro-intestinale secretie zal de juiste hygiëne van het huidgebied rond de stoma helpen. Dit perceel moet worden afgesloten door een verband dat tijdig zou moeten veranderen om droog te blijven. De huid rond de stoma moet schoon blijven. Zwemmen in waterlichamen moet worden uitgesloten vanwege de waarschijnlijkheid van mogelijke infectie.
Meneer in de buik is vast met een kleine ballon op de tip. De ballon kan instorten of opblazen en de buis kan uitvallen. Het kan worden gewijzigd in de reserve, na de instructies van uw arts. J-pijp kan alleen door een arts worden ingebracht. Bovendien kan de buisvervanging nodig zijn bij het gieten. Zorgen voor de zieken moet de juiste kit hebben en klaar zijn voor vervangingsprocedures (voor M-buizen) en het reinigen van de buizen van tevoren. Als de patiënt een M-buis gebruikt, moet er een speciale kit zijn voor het vervangen van de buis. Omdat dit apparaat niet aanklinkt, is het onwaarschijnlijk dat het eruit zal vallen. Stoma kan gemakkelijk worden gesloten met kleding. Met een speciale connector kunt u de Mr. tussen voedselkosten volledig verwijderen.
Na het besluiten van de arts moet de arts de röntgenstralen van het maagdarmkanaal maken om te bepalen welke buis beter geschikt is voor de patiënt. De patiënt moet worden onderzocht voor de gastrooforige reflux, omdat het gebruik van een MR-buis een complicatie kan geven. In dit geval heeft het gebruik van J-buis de voorkeur. J-buis kan worden geselecteerd in het geval er een zeer slechte mobiliteit van de darmwanden zijn. Aangezien de werking van de installatie van de buis is geassocieerd met anesthesie, heeft u raadpleging nodig met anesthesist.
Het optimale voedingsschema zal de patiënt toestaan het normale gewicht te handhaven, het voedingsproces comfortabeler maken op een handige tijd. Zorgvuldige patiënten moeten regelmatig bespreken met een voedingsdieet van de patiënt. Speciaal ontworpen producten voor Pediasure, Resource of Kindercal, zijn voldoende om aan de behoeften van de meeste patiënten te voldoen. Speciale additieven kunnen helpen met chronische diarree, die heel vaak wordt aangetroffen bij patiënten met alle soorten mucopolisacharidose.
De handige pose van de patiënt is vooral belangrijk onder sondering. Met een ongemakkelijke pose van de patiënt kan een onaangename sensatie of moeite met ademhalen bij het nemen van voedsel. De patiënt mag niet te laag zitten, omdat de belasting op de buik toeneemt. Als de patiënt geen verticale positie kan behouden, is het noodzakelijk om een speciale stoel voor zijn plaatsing te gebruiken.
In geval van moeilijkheid is het belangrijk om de hoeveelheid geconsumeerd voedsel en het gewichtsgewicht te leiden. Dit helpt bij het kiezen van de optimale voedselvoorzieningsmethode. Het besluit om over te schakelen naar sonde-voedsel is niet eenvoudig, maar veel patiënten kunnen het helpen.